
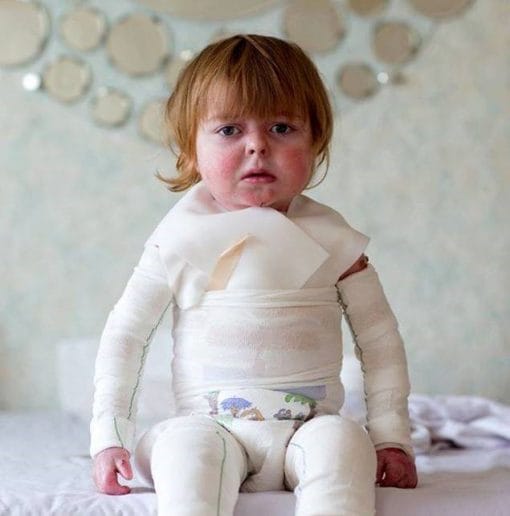


بیماری پروانه ای یا اپیدرمولیز بولوزا (EB) یک بیماری ژنتیکی نادر و بسیار شکننده است که پوست و غشاهای مخاطی بدن را تحت تأثیر قرار می دهد. این بیماری با نام “پروانه ای” شناخته می شود؛ زیرا پوست افراد مبتلا به این بیماری مانند بال های پروانه، بسیار حساس و آسیب پذیر است.
حتی تماس های جزئی یا آسیب های کوچک می تواند منجر به ایجاد تاول ها و زخم های دردناک شود که زندگی روزمره بیماران را با چالش های بسیاری روبرو می کند. علی رغم نادر بودن این بیماری، تأثیرات آن بر زندگی بیماران و خانواده هایشان بسیار گسترده است.
در این راهنمای تکمیلی به بررسی انواع مختلف بیماری پروانه ای، علائم، چالش ها، راهکارهای درمانی و مراقبتی می پردازیم تا درک بهتری از این بیماری نادر و دشوار فراهم شود.
بیماری پروانه ای چیست؟
فهرست مطالب
- بیماری پروانه ای چیست؟
- علائم بیماری پروانه ای و چالش های زندگی با آن
- راهکارهای درمان و مراقبت از بیماران مبتلا به بیماری پروانه ای
- چگونه بیماری پروانه ای به وجود می آید؟
- مقایسه انواع مختلف بیماری پروانه ای
- بیماری پروانه ای در کودکان
- درمان های نوین و امیدوارکننده برای بیماری پروانه ای
- نقش تغذیه و مراقبت های خاص در کاهش علائم بیماری پروانه ای
- راهکارهای مقابله با درد و زخم های ناشی از بیماری پروانه ای
- نتیجه گیری
بیماری پروانه ای، یا همان اپیدرمولیز بولوزا (Epidermolysis Bullosa)، یک بیماری ژنتیکی نادر است که در آن پوست به دلیل ضعف ساختاری لایه های اپیدرم و درم به شدت شکننده و آسیب پذیر می شود. این بیماری باعث می شود که کوچک ترین ضربه یا فشار به پوست منجر به ایجاد تاول ها و زخم های دردناک شود.
اصطلاح “بیماری پروانه ای” به دلیل شباهت پوست آسیب پذیر افراد مبتلا به بال های شکننده و ظریف پروانه ها انتخاب شده است. علل اصلی این بیماری مربوط به نقص ژنتیکی در پروتئین های کلاژن، کراتین و لامینین است که وظیفه حفظ استحکام پوست را بر عهده دارند.
بیماری پروانه ای در چندین نوع مختلف ظاهر می شود که شدت و میزان آسیب هر نوع با دیگری متفاوت است. علائم بیماری ممکن است از تاول های کوچک در نواحی محدود تا زخم های گسترده و شدید در کل بدن متغیر باشد. این بیماری نه تنها بر روی پوست، بلکه بر غشاهای مخاطی مانند دهان و مری نیز تأثیر می گذارد.

علائم بیماری پروانه ای و چالش های زندگی با آن
بیماری پروانه ای به عنوان یک بیماری ژنتیکی بسیار نادر، علائم متنوع و گسترده ای دارد که از فردی به فرد دیگر متفاوت است. شایع ترین و بارزترین علامت این بیماری، تشکیل تاول ها و زخم های دردناک بر روی پوست و نواحی مخاطی بدن است.
حتی تماس های کوچک و فشارهای ناچیز مانند لمس لباس یا استفاده از وسایل روزمره می تواند باعث ایجاد تاول های جدید شود. این تاول ها معمولاً با درد شدید همراه هستند و پس از ترکیدن، به زخم های باز تبدیل می شوند که نیاز به مراقبت های پزشکی مداوم دارند.
علاوه بر پوست، غشاهای مخاطی نیز تحت تأثیر قرار می گیرند. برای مثال، ممکن است تاول ها در دهان، گلو و مری ظاهر شوند که می تواند منجر به مشکلات تغذیه ای و بلع دشوار شود. همچنین، عفونت های مکرر، خطر زخم های شدید و حتی احتمال بروز سرطان پوست در بیماران مبتلا به این بیماری وجود دارد.
زندگی با بیماری پروانه ای چالش های فراوانی دارد؛ از محدودیت های فیزیکی گرفته تا تأثیرات روانی و اجتماعی. بیماران اغلب نیاز به مراقبت های دائمی و روزانه دارند و خانواده ها و مراقبان نیز با بار سنگین این مسئولیت روبرو هستند. کیفیت زندگی بیماران به شدت تحت تأثیر قرار می گیرد و به همین دلیل، حمایت های روانی و اجتماعی در کنار مراقبت های پزشکی برای این افراد حیاتی است.
راهکارهای درمان و مراقبت از بیماران مبتلا به بیماری پروانه ای
به دلیل اینکه تاول ها و زخم های باز در معرض خطر عفونت قرار دارند، تمیزکردن روزانه زخم ها با محلول های ضدعفونی کننده و استفاده از پانسمان های استریل ضروری است. پانسمان ها باید نرم و غیر چسبنده باشند تا از آسیب بیشتر به پوست جلوگیری شود. برخی از بیماران نیز نیاز به استفاده از آنتی بیوتیک ها دارند تا عفونت های باکتریایی کنترل شوند.
در کنار مراقبت های پوستی، درمان های دارویی مانند مصرف مسکن ها برای کاهش درد ناشی از تاول ها و زخم ها تجویز می شود. برخی از بیماران نیز به دلیل مشکلات تغذیه ای ناشی از تاول های درونی، نیاز به استفاده از رژیم های غذایی خاص یا حتی تغذیه از طریق لوله دارند. علاوه بر این، استفاده از کرم ها و پمادهای ترمیم کننده و مرطوب کننده می تواند به کاهش خشکی و تحریکات پوستی کمک کند.
پژوهش های جدید در زمینه ژن درمانی و استفاده از سلول های بنیادی نشان داده اند که می توانند در آینده به عنوان روش های درمانی مؤثرتری برای بیماری پروانه ای مطرح شوند. این روش ها بر اصلاح ژن های معیوب یا استفاده از سلول های سالم برای ترمیم پوست تمرکز دارند، اما هنوز در مراحل آزمایشی هستند.

چگونه بیماری پروانه ای به وجود می آید؟
بیماری پروانه ای یک اختلال ژنتیکی است که از طریق جهش در یکی از چندین ژن مرتبط با تولید پروتئین های ضروری برای حفظ ساختار پوست و غشاهای مخاطی به وجود می آید. این پروتئین ها، مانند کلاژن و کراتین، نقش حیاتی در اتصال لایه های مختلف پوست به یکدیگر دارند و از شکستن و تاول زدن پوست جلوگیری می کنند.
در بیماران مبتلا به بیماری پروانه ای، این پروتئین ها به دلیل جهش های ژنتیکی عملکرد درستی ندارند که منجر به شکنندگی شدید پوست می شود. این بیماری به صورت اتوزومال غالب یا اتوزومال مغلوب به ارث می رسد. در نوع اتوزومال غالب، تنها یکی از والدین می تواند حامل ژن معیوب باشد و بیماری به نسل بعد منتقل شود. اما در نوع اتوزومال مغلوب، هر دو والدین باید حامل ژن معیوب باشند تا فرزند به بیماری مبتلا شود. در هر دو حالت، کودکانی که با بیماری پروانه ای متولد می شوند، علائم را از ابتدای تولد یا به تدریج در طول زندگی تجربه می کنند.
مقایسه انواع مختلف بیماری پروانه ای
بیماری پروانه ای در چهار نوع اصلی طبقه بندی می شود: اپیدرمولیز بولوزای ساده (EBS)، اپیدرمولیز بولوزای جانکشنال (JEB)، اپیدرمولیز بولوزای دیستروفیک (DEB) و نوع کیندلر. هر یک از این انواع بیماری با ویژگی های خاص و شدت های مختلفی از علائم همراه هستند.
در نوع ساده (EBS)، علائم معمولاً خفیف تر بوده و تاول ها اغلب محدود به دست ها و پاها هستند و ممکن است با افزایش سن بهبود یابند. این نوع بیماری به دلیل اختلال در پروتئین های کراتین رخ می دهد. در مقابل، نوع جانکشنال (JEB) یکی از شدیدترین انواع بیماری پروانه ای است که در آن تاول ها در لایه های عمیق تر پوست و غشاهای مخاطی ایجاد می شوند.
این نوع معمولاً از زمان تولد با زخم های شدید و گسترده نمایان می شود و ممکن است منجر به مشکلات تنفسی، تغذیه ای و حتی مرگ در سال های اولیه زندگی شود.
نوع دیستروفیک (DEB) نیز می تواند شدید باشد و منجر به ایجاد زخم های بزرگ و عمیق شود که باعث تغییر شکل اندام ها و محدودیت حرکت می گردد. بیماران مبتلا به DEB به دلیل آسیب های مکرر به پوست در معرض خطر بروز سرطان پوست هستند.
نوع کیندلر نادرترین نوع بیماری پروانه ای است و ویژگی های ترکیبی از انواع مختلف بیماری را نشان می دهد. در این نوع، پوست به نور خورشید حساسیت دارد و بیماران ممکن است دچار هیپرپیگمنتاسیون و مشکلات پوستی شدید شوند. آشنایی با تفاوت های این انواع به پزشکان کمک می کند تا برنامه های درمانی مناسب برای هر بیمار تدوین کنند.
بیماری پروانه ای در کودکان
بیماری پروانه ای در کودکان یکی از چالش برانگیزترین شرایط برای والدین و مراقبان است. کودکان مبتلا به این بیماری اغلب از بدو تولد یا در سنین ابتدایی زندگی با علائم بیماری روبرو می شوند و به دلیل حساسیت بالای پوستشان، نیاز به مراقبت های خاص و دقیق دارند. والدین معمولاً با زخم ها، تاول ها و ناراحتی های مکرر مواجه می شوند که ممکن است توانایی کودک را در انجام فعالیت های روزمره محدود کند.
استفاده از لباس های نرم و بدون درز، اجتناب از فعالیت های فیزیکی شدید و مراقبت از زخم ها از جمله اقداماتی هستند که می توانند به کاهش علائم بیماری کمک کنند. پانسمان های مخصوص و نرم که به پوست نمی چسبند برای محافظت از زخم ها و جلوگیری از عفونت موردنیاز است. همچنین، مراقبان باید دقت کنند که زخم ها به موقع تمیز شده و پانسمان ها به صورت منظم تعویض شوند تا از بروز عفونت های جدی جلوگیری شود.

درمان های نوین و امیدوارکننده برای بیماری پروانه ای
درحالی که در حال حاضر درمان قطعی برای بیماری پروانه ای وجود ندارد، پژوهش های جدید و نوآوری های پزشکی امیدهای تازه ای برای بهبود کیفیت زندگی بیماران به ارمغان آورده اند. یکی از مهم ترین زمینه های تحقیقاتی در این حوزه، ژن درمانی است.
در این روش، تلاش می شود تا با اصلاح یا جایگزینی ژن های معیوب که عامل ایجاد بیماری هستند، عملکرد طبیعی پوست بازگردانده شود. برخی از آزمایش های ژن درمانی که بر روی بیماران مبتلا به بیماری پروانه ای انجام شده، نتایج امیدوارکننده ای نشان داده اند. در این روش، سلول های بنیادی یا ژن های سالم به نواحی آسیب دیده پوست منتقل می شوند تا به ترمیم بافت های آسیب دیده کمک کنند.
همچنین، روش های درمانی مبتنی بر سلول های بنیادی نیز درحال توسعه هستند. این روش ها از سلول های بنیادی برای بازسازی پوست استفاده می کنند و می توانند به بیماران کمک کنند تا تاول ها و زخم های خود را بهتر ترمیم کنند. سلول درمانی در حال حاضر به عنوان یکی از امیدوار کننده ترین روش های درمانی برای بیماری پروانه ای شناخته می شود.
نقش تغذیه و مراقبت های خاص در کاهش علائم بیماری پروانه ای
تغذیه مناسب و مراقبت های خاص می توانند نقش مهمی در کاهش علائم و بهبود کیفیت زندگی بیماران مبتلا به بیماری پروانه ای ایفا کنند. زخم های مکرر و التهاب های مداوم باعث می شوند که بدن به منابع اضافی نیاز داشته باشد تا فرایند ترمیم پوست و بافت ها به درستی انجام شود.
ازاین رو، مصرف مواد غذایی سرشار از پروتئین، ویتامین ها (مانند ویتامین C و ویتامین E)، و مواد معدنی مانند روی و آهن بسیار ضروری است. این مواد مغذی به ترمیم بافت ها و بهبود عملکرد سیستم ایمنی کمک می کنند.
بیماران مبتلا به بیماری پروانه ای اغلب با مشکلات تغذیه ای روبرو می شوند. تاول ها و زخم های دهانی و گلو ممکن است باعث ایجاد درد و مشکلات بلع شوند که منجر به کمبود وزن و سوء تغذیه می گردد. در این موارد، مصرف غذاهای نرم، مایعات مغذی و غذاهایی که به راحتی بلعیده می شوند، توصیه می شود. همچنین ممکن است نیاز به تغذیه با لوله برای بیماران با مشکلات شدید بلع باشد.

راهکارهای مقابله با درد و زخم های ناشی از بیماری پروانه ای
بیماری پروانه ای اغلب با دردهای شدید همراه است که ناشی از تاول ها و زخم های پوستی مکرر است. یکی از مهم ترین چالش های بیماران و مراقبان آنها، مدیریت درد و جلوگیری از تشدید زخم ها است. یکی از راهکارهای اصلی در کاهش درد و تسکین علائم، استفاده از مسکن های تجویز شده توسط پزشک است. این مسکن ها می توانند از نوع داروهای خوراکی یا موضعی باشند.
یکی دیگر از راهکارهای مؤثر، استفاده از پانسمان های خاص و غیر چسبنده است. این پانسمان ها از پوست حساس بیماران محافظت کرده و از چسبیدن به زخم ها جلوگیری می کنند که این خود به کاهش درد کمک می کند. در موارد شدیدتر، ممکن است پزشکان درمان های دارویی قوی تری را برای کنترل درد پیشنهاد دهند.
کنترل عفونت ها نیز نقش مهمی در کاهش درد دارد. زخم های باز به سرعت می توانند دچار عفونت شوند و این موضوع باعث تشدید درد و التهاب می شود؛ بنابراین، شستشو و ضدعفونی کردن منظم زخم ها و استفاده از آنتی بیوتیک های مناسب بسیار ضروری است.
نتیجه گیری
بیماری پروانه ای یکی از نادرترین و پیچیده ترین بیماری های ژنتیکی است که زندگی بیماران را به طور عمیقی تحت تأثیر قرار می دهد. تاول ها و زخم های مداوم نه تنها از نظر جسمی بلکه از نظر روانی نیز مشکلات زیادی برای افراد مبتلا ایجاد می کنند.
در حال حاضر، اگرچه درمان قطعی برای این بیماری وجود ندارد، اما روش های نوین پزشکی مانند ژن درمانی و سلول درمانی امیدهای تازه ای برای بهبود وضعیت بیماران به ارمغان آورده است. در کنار پیشرفت های پزشکی، مراقبت های مداوم از زخم ها، تغذیه مناسب و حمایت های روانی از بیماران نقش مهمی در بهبود کیفیت زندگی آنها دارد.